Kiedy stało się możliwe pobieranie tkanki nowotworowej pacjenta i badanie jej na szalce laboratoryjnej, w onkologii zaszła rewolucja. Sergiu Paşca, neurolog ze Stanford University, marzy o takiej samej rewolucji w psychiatrii.
Mózg jest jednak bardziej skomplikowany niż nowotwory. Nie da się wyciąć kawałków kory zdrowemu człowiekowi, by analizować jej działanie. Uczeni muszą więc wykazywać się kreatywnością.
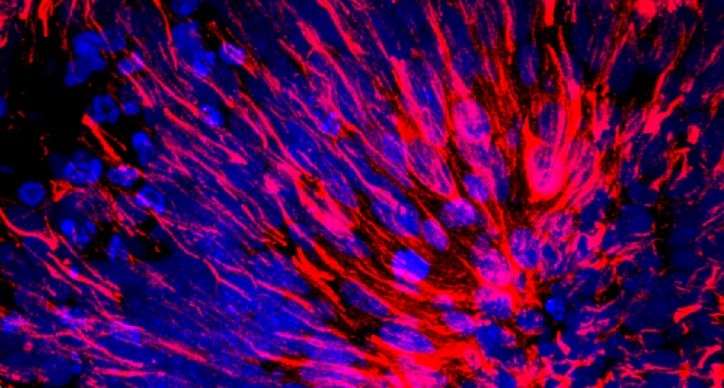
Obecnie Paşca i inni badacze hodują w laboratoriach maleńkie kulki tkanki mózgowej z komórek macierzystych, mające około czterech milimetrów średnicy. Jeśli poddać je działaniu odpowiednich związków chemicznych, powstają neurony i inne rodzaje komórek. Potrzeba kilku tygodni i miesięcy, by wykształciły się struktury przypominające części ludzkiego mózgu (z naciskiem na „przypominające”, bo brak zasadniczych składowych, między innymi naczyń krwionośnych i komórek układu odpornościowego). Uczeni przekonują, że to niezwykłe osiągnięcie inżynieryjne spowoduje wkrótce kolosalną zmianę w badaniach podstawowych nad mózgiem, w modelowaniu chorób i leczeniu pacjentów.
Od kilku lat trwają prace, by „mini-mózgi” lub organoidy mózgowe jak najbardziej przypominały pierwowzór. W sierpniu 2017 roku na łamach „Quanta” ukazał się artykuł o nowej metodzie odtwarzania obwodów przodomózgowia, które pozwalają interneuronom przemieszczać się z jednego obszaru do drugiego, podobnie jak to dzieje się w prawdziwym mózgu.
Jednak większość badanych dotąd organoidów przypomina mózg jedynie w pierwszym trymestrze jego rozwoju. Tymczasem procesy współodpowiedzialne za zaburzenia neurorozwojowe w rodzaju autyzmu czy schizofrenii prawdopodobnie zaczynają się później, w drugim lub trzecim trymestrze, albo wręcz dopiero po urodzeniu. Mózg przechodzi wówczas poważne zmiany, nawet na poziomie subkomórkowym. Zdawałoby się, że umniejsza to wartość badań nad mini-mózgami.
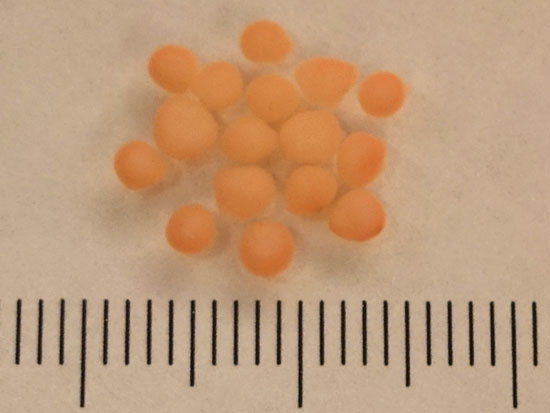
Ostatnio Paşca i jego zespół opublikowali na łamach pisma „Neuron” artykuł, z którego wynika, że przeszkoda ta mogła zostać pokonana, a organoidy udało się zmusić do długowieczności. Badacze hodowali mini-mózgi przez niemal dwa lata, co oznacza, że uzyskali jedne z najtrwalszych ludzkich kultur komórkowych w historii nauki (Paşca mówił w wywiadzie, że niektóre organoidy rozwijają się nadal po przeszło 850 dniach). By zademonstrować ich użyteczność, naukowcy skupili się na dojrzewaniu komórek mózgowych, które jak dotąd były z reguły pomijane, gdyż ich uzyskanie i analizowanie nastręczało trudności.
Astrocyty, które głównie składają się na substancję białą, to sporej wielkości komórki o różnorodnych wypustkach. Jest ich zdecydowanie więcej niż neuronów w substancji szarej. Dopiero od niedawna zdajemy sobie sprawę, jak ważne funkcje one pełnią. Pomagają neuronom tworzyć synapsy i usuwać je, gdy te już przestaną być potrzebne. Budują połączenia z naczyniami krwionośnymi. Ostrzegają kiedy dochodzi do urazu mózgu. Odgrywają też rolę w chorobach neurodegeneracyjnych, na przykład w stwardnieniu zanikowym bocznym. Podejrzewa się, że przyczyniają się do zaburzeń neurorozwojowych.
Kilka lat temu Paşca i jego współpracownik Ben Barres postanowili sprawdzić, co da się ustalić na temat rozwoju astrocytów na podstawie organoidów. Zespół Barresa badał astrocyty i inne komórki substancji białej od wielu lat. Dopiero co zaczął analizować, jak astrocyty różnią się pod względem kształtu i ekspresji genów w mózgu płodu i mózgu po narodzeniu (owe różnice opisał na łamach pisma „Neuron” w styczniu 2016 roku). Wykorzystując techniki opracowane przez Paşcę, uczeni mogli ustalić, czy starsze mini-mózgi wykształcą bardziej dojrzałe nństwa okazały się imponujące. Przez pierwsze pięć miesięcy rozwoju organoidów astrocyty były bardzo aktywne. Szybko się mnożyły, usuwały połączenia synaptyczne między neuronami dokładnie jak to robią w mózgach płodów. Ale po upływie dziewięciu miesięcy osiągnęły dojrzalszy stan. Przypominały teraz komórki postnatalne studiowane przez Barresa. Zachodziła w nich ekspresja innych genów. Pełniły raczej funkcje wspierające: wzmacniały na przykład sygnały w pobliskich neuronach, by pomóc im w dojrzewaniu.
„Neurony są łatwe. Dysponujemy protokołami, które pozwalają stworzyć całe tony neuronów z ludzkich komórek macierzystych. Z astrocytami jest dużo więcej roboty” – mówi Alysson Muotri z University of California w San Diego, która jednak nie uczestniczyła w przywoływanych badaniach. „Do tej pory nie wiedzieliśmy, że jeśli się odpowiednio długo zaczeka, można uzyskać dojrzałe astrocyty”.
To odkrycie otwiera nowe perspektywy w neurologii. Organoidy nie tylko pozwalają prześledzić procesy dojrzewania astrocytów. Mogą też stanowić dobry model do badań nad rozmaitymi chorobami, jak zauważa Guo-li Ming, neurolożka z University of Pennsylvania.
Właśnie dlatego Paşca i jego współpracownicy szukają sposobu, by przyspieszyć dojrzewanie komórek organoidów – na dłuższą metę hodowanie nieskażonych kultur komórkowych, co trwa dwa lata, to rzecz mało praktyczna, zwłaszcza jeśli celem jest modelowanie chorób. Uczeni pragną manipulować ekspresją genów, by powstały komórki jak najbardziej podobne do komórek pacjentów, a następnie chcą tworzyć z nich „chore” organoidy (podobnie postępują onkolodzy, hodujący komórki nowotworowe). Przed nimi jednak jeszcze sporo usprawnień. Mimo to Paşca jest podekscytowany tym nowym, nieinwazyjnym podejściem. „Wreszcie możemy zabrać się za stawianie pytań o to, jakie zakłócenia w rozwoju płodu prowadzą w późniejszym życiu do chorób psychicznych” – mówi.
Artykuł przedrukowano za zgodą QuantaMagazine.org, redakcyjnie niezależnej publikacji Simons Foundation, której misją jest popularyzowanie wiedzy na temat rozwoju badań w dziedzinie matematyki i fizyki oraz nauk przyrodniczych.